狭心症・心筋梗塞Angina pectoris / Myocardial infarction
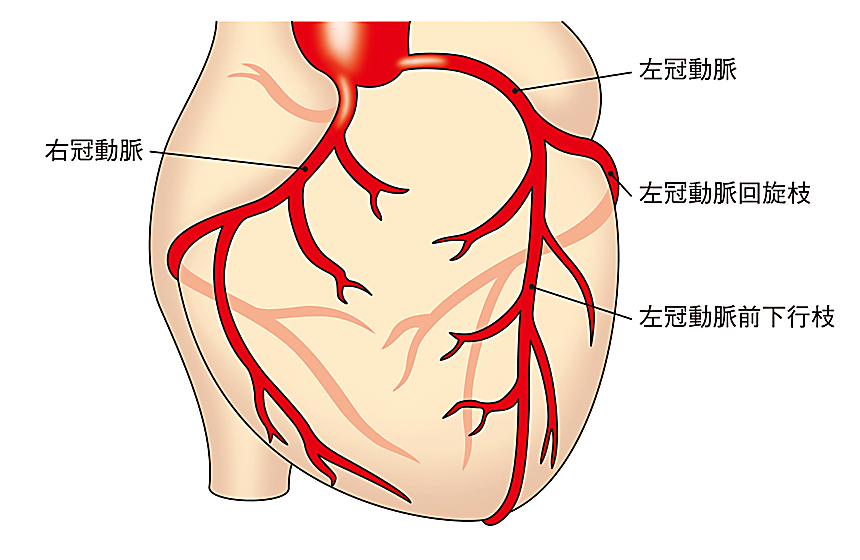
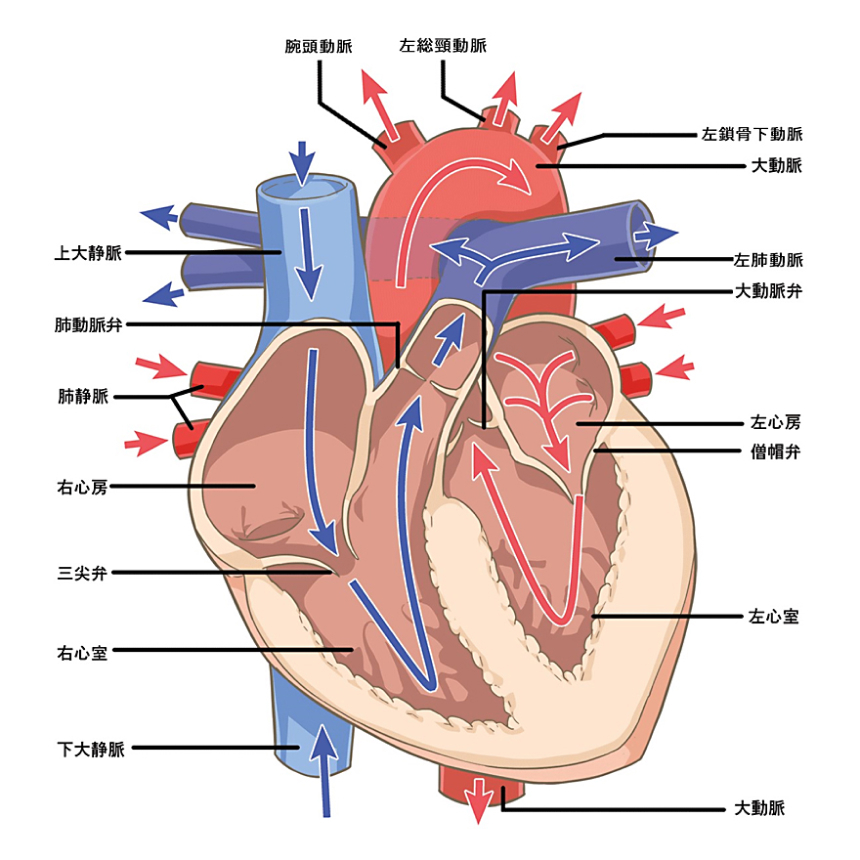
心臓は全身に血液を送るポンプの役割をしていますが、心臓自体も筋肉(心筋)でできていますので、当然ながら心筋にも血液が必要です。心臓から出た大動脈の起始部からは、心筋自体を養う冠動脈が分枝しています。冠動脈は右に1本、左は起始部では1本ですが、すぐに左前に行く前下行枝と後ろに行く回旋枝に分かれています(図参照)。この3本の冠動脈のどこかが狭くなると(狭窄という)心臓に供給する血液が不足して心筋に虚血が生じます。この心筋虚血が胸痛を起こします。これが狭心症です。
冠動脈のどこかが狭窄ではなく完全に詰まってしまう(閉塞という)と、その冠動脈で養われていた心筋の一部は壊死してしまいます。これが心筋梗塞です。これらを合わせて虚血性心疾患と呼びます。内服薬で安定すればクリニックで経過を見ることもありますが、どちらも心臓カテーテルによる治療や心臓バイパス手術などの侵襲的治療が必要なこともあるので、必要に応じて東京医科大学病院の循環器内科に紹介します。その後、状態が安定した慢性期になればクリニックでのフォローも可能です。
不整脈Arrhythmia
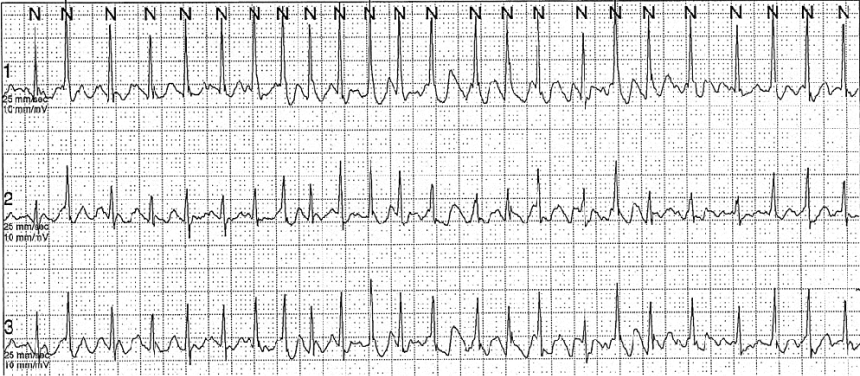
不整脈には数多くの種類があります。脈が速いのを頻脈といいますが、頻脈となる不整脈にも発作性上室性頻拍、心房細動、心房粗動をはじめ多くの種類の不整脈があります。いずれもドキドキとかバクバクと訴えることが多い不整脈です。この中でも加齢に伴って頻度の多くなる心房細動(図1)は脈が速くなるだけでなく、心臓内に血栓ができやすく、その血栓が脳に飛んで脳梗塞を起こすことがあるために血栓予防の薬の内服が重要となります。また、近年では心房細動の治療としてカテーテルアブレーションという治療がありますが、そのような必要と考えられる場合は東京医科大学病院を紹介いたします。
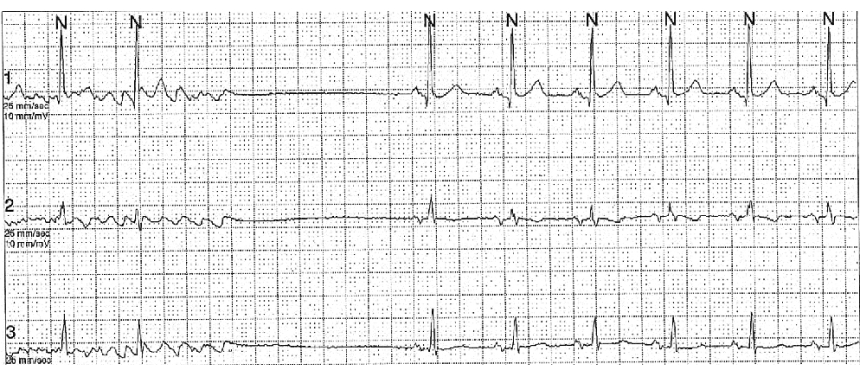
脈が遅くなるのを徐脈といいますが、徐脈性不整脈の中には房室ブロックや同機能不全症候群(図2)など、失神をきたす不整脈があります。その場合にはペースメーカーの植え込みが必要となることがあります。そのようなときにも東京医科大学病院を紹介します。
不整脈として極めて多いのが期外収縮です。正しいリズムから外れて生じる心拍です。上室性期外収縮と心室性期外収縮(図3)があります。症状としてはドキッとして脈が飛ぶと訴えることが多い不整脈です。心臓に基礎疾患が無ければ治療対象となることが少なく、ストレスなど交感神経の活性化が関与していることも多いと考えられます。
いずれの不整脈も診断には安静心電図だけでなく、ホルター心電図という24時間心電図検査が有用です。ホルター心電図は着脱のために2日間連続で受診していただきます。1日入浴できませんが、通常の生活で心電図を記録します。
心臓弁膜症Cardiac valvular disease
心臓には逆流を防ぐために多くの弁が存在します。しかし、問題となる頻度が高いのは大動脈弁狭窄症と僧帽弁閉鎖不全症ですので、この二つについて解説します。
大動脈弁狭窄症
血流は左心室から大動脈に駆出され、大動脈から全身に流れていきます。左心室と大動脈の間にある弁が大動脈弁です。この弁は大動脈に送り出した血液が左心室に逆流するのを防いでいます。近年、高齢化が進んだことにより、動脈硬化により大動脈弁が固くなり、きれいに開かず狭くなってしまう(狭窄症という)弁膜症が増えています。これを大動脈弁狭窄症といいます。
診察時の聴診で心雑音が聴かれることで疑い、心臓超音波検査(心エコー)で診断できます。
症状としては狭心症、心不全、失神が挙げられますが、これらの症状が出現するようでは外科的治療の対象となる可能性が高いので、定期的に心臓の聴診を受けることが大切です。手術の可能性がある場合には、まずは東京医科大学病院の循環器内科に紹介します。
僧帽弁閉鎖不全症/僧帽弁逆流症
左心房から左心室への血流の逆流を防ぐのが僧帽弁です。昔はリウマチ熱にり患した患者が後年になって僧帽弁が狭くなる僧帽弁狭窄症が見られましたが、現在ではほとんど見ることはなくなりました。あるとすれば僧帽弁がしっかりと閉じないで、左心室から左心房へ逆流してしまう弁膜症です。これを僧帽弁閉鎖不全症あるいは僧帽弁逆流症といいます。逆流量が多くなると心不全をきたしやすくなります。
原因としては僧帽弁逸脱症の頻度が高いです。これは弁が閉じたときにズレが生じてしまう病気です。ズレが大きくなって逆流量が多くなるようでしたら、外科的に弁のズレをなくす手術(弁形成術)もあります。これも心臓超音波検査(心エコー)による診断が有用です。手術の可能性を考慮する場合は東京医科大学病院を紹介します。
心不全Heart failure
心不全というのは一つの疾患名ではありません。心臓は全身に血液を送るポンプの役割を持った臓器です。どの病気であっても進行すると心臓のポンプ機能に障害をきたすようになり、心不全となります。高血圧症、虚血性心疾患(心筋梗塞、狭心症)、心臓弁膜症、心筋症、不整脈など、心不全の原因疾患は多数存在します。
心不全のよくある症状は呼吸困難、下肢のむくみなどです。呼吸困難は「動いた時の息切れ」や夜に寝ていて呼吸が苦しくなって(夜間の呼吸困難)起き上がっていないといられない「起坐呼吸」などがあります。
急性期の心不全や重症心不全は集中治療の対象となることが多く、東京医科大学病院の循環器内科に紹介します。一方、慢性心不全については心不全の管理を念頭に、基礎心疾患の治療を行うことになります。
検査としては基礎心疾患の検査に加え、心臓超音波検査(心エコー)やBNP(脳性ナトリウム利尿ペプチド)あるいはNTproBNPなどの血液検査が有用になります。
睡眠時無呼吸症候群Sleep apnea syndrome(SAS)
睡眠時無呼吸症候群(Sleep Apnea Syndrome: SAS)とは、睡眠中に無呼吸を繰り返すことで様々な合併症を起こす病気のことで、成人男性の約3~7%、女性の約2~5%にみられます。男性では40歳~50歳代が半数以上を占める一方で、女性では閉経後に増加します。
いびき、夜間の頻尿、日中の眠気や起床時の頭痛などの症状を認め、いびきや呼吸停止を家人から指摘されて発見される患者が多く見られます。SASの人は無呼吸のために深い睡眠を得られていないため、睡眠時間自体は取れていても日中に眠気を感じることが多くあります。日中の眠気は、作業効率の低下、居眠り運転事故や労働災害の原因にもなります。さらに問題なのは、この病気は高血圧、糖尿病などの生活習慣病と関連していることです。放置すると心筋梗塞や脳卒中などの循環器疾患を発症する危険度が高いことが判っています。
SASが疑われる場合は、携帯型装置による簡易検査や睡眠ポリグラフ検査(PSG)にて睡眠中の呼吸状態の評価を行います。PSGにて、1時間あたりの無呼吸と低呼吸を合わせた回数である無呼吸低呼吸指数(AHI)が5以上であり、かつ上記の症状を伴う際にSASと診断します。その重症度はAHI5~15を軽症、15~30を中等症、30以上を重症としています。
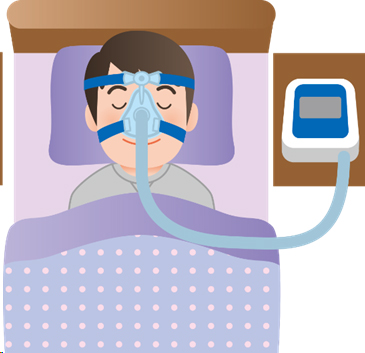
AHIが20以上のSASでは、経鼻的持続陽圧呼吸療法(Continuous positive airway pressure:CPAP)が標準的治療とされています(図)。CPAPはマスクを介して持続的に空気を送ることで、狭くなっている気道を広げる治療法です。また、下あごを前方に移動させる口腔内装置(マウスピース)を使用して治療することもあります。小児のSASではアデノイド・口蓋扁桃肥大が原因であることが多く、その際はアデノイド・口蓋扁桃摘出術が有効です。
当クリニックでは、SASが疑われる場合は簡易検査を行うか、東京医科大学病院の睡眠時無呼吸外来を紹介します。CPAP治療が導入され、安定したならば当クリニックで外来フォローすることも可能です。
循環器検診
高血圧症、糖尿病、脂質異常症、喫煙は動脈硬化の促進因子です。これらの疾患があるかどうかは通常の健康診断で発見できますが、それらの疾患による動脈硬化の進展や心臓の状態までの精密な検査は健康診断では行われません。
当クリニックでは、血管・心臓の状態をチェックするための検診を循環器専門医が行います。心臓に関するより詳しい検査で、心筋梗塞などを含む心疾患の早期発見・予防を目的にしています。動脈硬化が気になる方にお勧めします。ご自身の血管・心臓の状態を隈なく調べてみませんか?
実施日時・予約について
実施日時:火曜日、土曜日
※循環器検診は完全予約制となっています。お電話にてご予約ください。
検査結果の説明は、1週間後以降に医師からご説明いたします。
予約TEL:03-6302-0755
料金
循環器検診料金:45,000円(税込み)
検査項目
問診や身体診察のほかに実施する項目は下記のとおりです。
| 検査項目 | 検査内容 |
|---|---|
| 血液検査 | 肝機能、腎機能、脂質、糖代謝、貧血の有無などを調べます。 血算、Alb、総ビリルビン、GOT、GPT、γ-GTP、総コレステロール、HDLコレステロール、LDLコレステロール、TG、LDH、CRP、Cl、BUN、Cre、NT-proBNP* *心臓に負担がかかると増加するホルモンを調べます。 |
| 尿検査 | 糖半定量、蛋白半定量、ウロビリノーゲン、潜血、pH |
| 胸部レントゲン検査 | 心拡大・胸部大動脈瘤などが分かります。 |
| 心電図検査 | 不整脈や心筋虚血があるかを調べます。 |
| PWV/ABI | 脈波速度/足関節上腕血圧比で血管の硬さを調べます。 |
| 頸動脈超音波検査 (頸動脈エコー検査) |
頸動脈の壁厚や動脈内プラークを調べます。 全身の動脈硬化の指標となる検査で、将来の心筋梗塞の危険性を予測します。 |
| 心臓超音波検査 (心エコー検査) |
心臓弁膜症や心臓の動きを調べます。 超音波を使って、心臓の内部構造・機能・心臓の動き・弁の状態や血流に異常がないかを検査します。 |
※心エコーなどは女性の検査技師が対応いたします。
別途、心臓CTや頭部MRI+MRAのオプション検査も承っておりますのでご相談ください。
検査の流れ
-
検査前
- 電話にて循環器検診を予約(03-6302-0755)
- 前日はカフェインを含む食品飲料を抜く
-
検査当日
- 朝食は食べずに来院してください(水とお茶は可)
- 普段飲んでいるお薬は少量の水でお飲みください。
- ご本人確認の為、必ず保険証をご持参ください。
- 検査 検査は約2時間程度かかります。
- 検査後(1週間後以降) 後日対面説明(20分程度)
ご不明な点がございましたら、お気軽にお問い合わせください。